Cukrzyca
Czym jest cukrzyca i jej rodzaje
Cukrzyca to grupa chorób metabolicznych charakteryzujących się podwyższonym poziomem glukozy we krwi (hiperglikemią). Powstaje w wyniku zaburzeń wydzielania insuliny przez trzustkę, nieprawidłowego działania tego hormonu lub kombinacji obu czynników. Insulina jest odpowiedzialna za transport glukozy z krwi do komórek, gdzie jest wykorzystywana jako źródło energii.
Cukrzyca typu 1 - charakterystyka i przyczyny
Cukrzyca typu 1 rozwija się w wyniku autoimmunologicznego niszczenia komórek beta trzustki produkujących insulinę. Choroba ta najczęściej ujawnia się w dzieciństwie lub młodości, choć może wystąpić w każdym wieku. Pacjenci z tym typem cukrzycy wymagają codziennych iniekcji insuliny od momentu diagnozy. Przyczyny obejmują predyspozycje genetyczne oraz czynniki środowiskowe, takie jak infekcje wirusowe, które mogą wywołać reakcję autoimmunologiczną.
Cukrzyca typu 2 - najczęstsza forma choroby
Cukrzyca typu 2 stanowi około 90% wszystkich przypadków cukrzycy i rozwija się stopniowo, najczęściej po 40. roku życia. Charakteryzuje się insulinoopornością oraz stopniowym zmniejszaniem produkcji insuliny przez trzustkę. Główne czynniki ryzyka to nadwaga, otyłość, brak aktywności fizycznej, nieprawidłowa dieta oraz predyspozycje genetyczne. W początkowych stadiach choroby można ją kontrolować dietą, aktywnością fizyczną i lekami doustnymi.
Cukrzyca ciążowa i inne typy
Cukrzyca ciążowa rozwija się podczas ciąży u kobiet bez wcześniejszego rozpoznania cukrzycy. Występuje u 2-10% ciężarnych i zwykle ustępuje po porodzie, jednak zwiększa ryzyko rozwoju cukrzycy typu 2 w przyszłości. Inne typy obejmują cukrzycę MODY (związaną z defektami genetycznymi) oraz cukrzycę wtórną, będącą następstwem chorób trzustki lub przyjmowania niektórych leków.
Objawy i powikłania nieleczonej cukrzycy
Klasyczne objawy cukrzycy obejmują:
- Wzmożone pragnienie i oddawanie moczu
- Uczucie zmęczenia i osłabienia
- Spadek masy ciała mimo normalnego apetytu
- Zaburzenia widzenia
- Powolne gojenie się ran
Nieleczona cukrzyca prowadzi do poważnych powikłań przewlekłych, w tym uszkodzenia nerek, oczu (retinopatia), układu nerwowego (neuropatia) oraz zwiększonego ryzyka chorób serca i udaru mózgu.
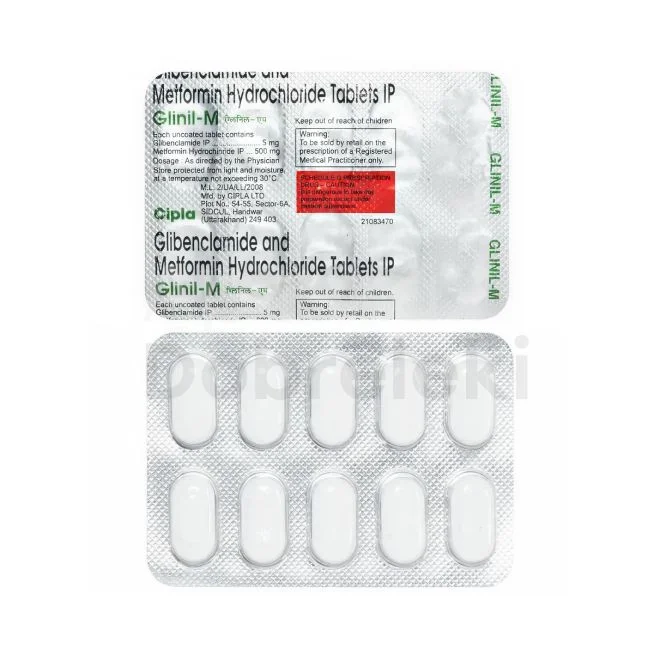
Leki doustne w leczeniu cukrzycy typu 2
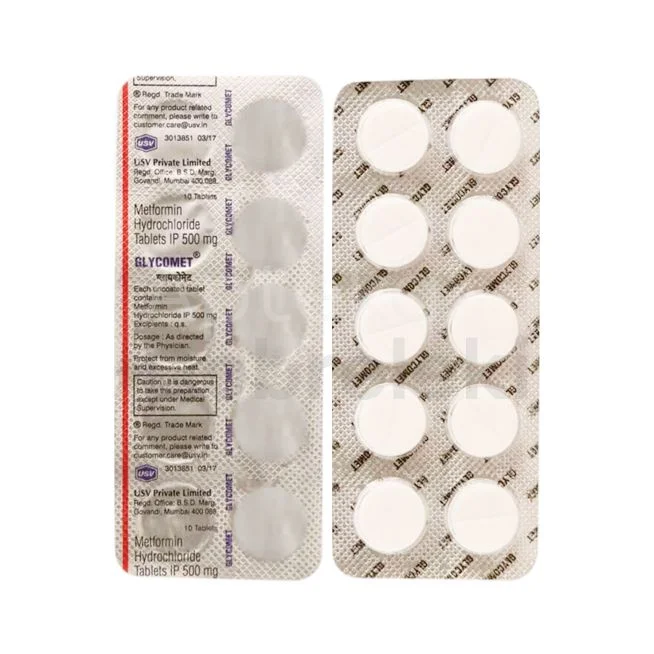
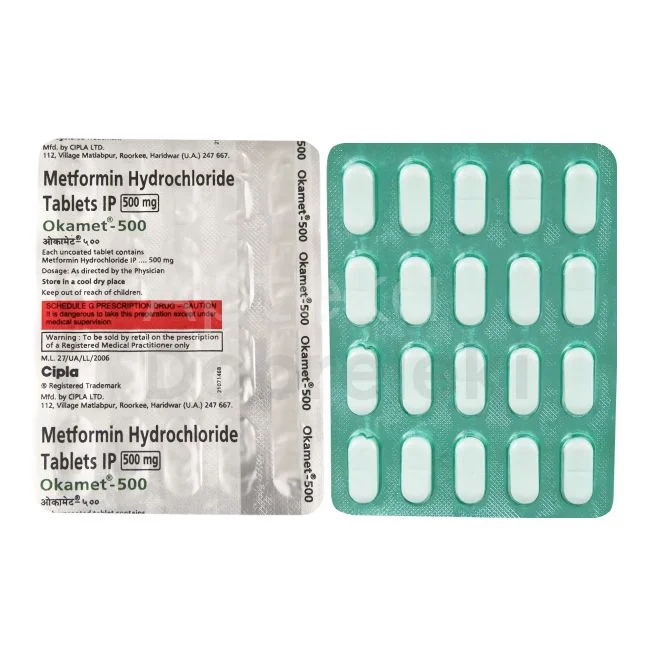
Metformina - pierwszy wybór w terapii
Metformina stanowi podstawę leczenia cukrzycy typu 2 i jest zazwyczaj pierwszym lekiem przepisywanym po rozpoznaniu choroby. Działa poprzez zmniejszenie produkcji glukozy przez wątrobę oraz poprawę wrażliwości tkanek na insulinę. Dodatkowo może wspierać utratę masy ciała, co jest szczególnie korzystne u pacjentów z nadwagą. Lek ten charakteryzuje się dobrym profilem bezpieczeństwa i niskim ryzykiem hipoglikemii. W Polsce dostępna jest w różnych postaciach, w tym o przedłużonym uwalnianiu, co poprawia tolerancję ze strony przewodu pokarmowego.
Pochodne sulfonylomocznika dostępne w Polsce
Pochodne sulfonylomocznika, takie jak gliklazyd, glimepiryd czy glibenez, działają poprzez stymulację wydzielania insuliny przez komórki beta trzustki. Są skuteczne w obniżaniu glikemii, jednak niosą ryzyko hipoglikemii i przyrostu masy ciała. W Polsce najczęściej stosowany jest gliklazyd o zmodyfikowanym uwalnianiu, który zapewnia równomierną kontrolę glikemii przez całą dobę. Leki te są szczególnie przydatne u pacjentów z zachowaną funkcją trzustki i mogą być stosowane w monoterapii lub w połączeniu z innymi lekami przeciwcukrzycowymi.
Inhibitory DPP-4 i ich zastosowanie
Inhibitory DPP-4, takie jak sitagliptyna, wilitagliptyna czy saksakgliptyna, działają poprzez zwiększenie stężenia hormonów inkretynowych (GLP-1 i GIP). Hormony te stymulują wydzielanie insuliny w sposób zależny od glukozy oraz hamują uwalnianie glukagonu. Główną zaletą tej grupy leków jest niskie ryzyko hipoglikemii i neutralny wpływ na masę ciała. Są dobrze tolerowane przez pacjentów i mogą być stosowane w połączeniu z metforminą lub innymi lekami przeciwcukrzycowymi.
Gliflozyny - nowoczesne leki obniżające cukier
Gliflozyny (inhibitory SGLT-2), takie jak dapagliflozyna czy empagliflozyna, działają poprzez hamowanie zwrotnego wchłaniania glukozy w nerkach, co prowadzi do jej wydalania z moczem. Oprócz obniżania glikemii, przyczyniają się do utraty masy ciała i mogą mieć korzystny wpływ na układ sercowo-naczyniowy. W Polsce są dostępne na receptę i stanowią ważną opcję terapeutyczną, szczególnie u pacjentów z chorobami serca.
Insulinoterapia i preparaty insulinowe
Rodzaje insulin dostępnych w polskich aptekach
Polskie apteki oferują szeroki wybór preparatów insulinowych dostosowanych do różnych potrzeb pacjentów z cukrzycą. W sprzedaży znajdują się insuliny ludzkie, analogi insulin szybkodziałające oraz długodziałające renomowanych producentów farmaceutycznych. Dostępne są zarówno insuliny w fiolkach do samodzielnego nabierania, jak i wygodne systemy typu FlexPen, SoloStar czy KwikPen. Pacjenci mogą wybierać spośród insulin krystalicznych, NPH oraz nowoczesnych analogów insulin. Wszystkie preparaty insulinowe dostępne w Polsce są refundowane przez NFZ na podstawie recepty lekarskiej, co znacznie obniża koszty terapii dla pacjentów.
Insuliny krótko- i długodziałające
Insuliny krótkodziałające, takie jak insulin lispro, aspart czy glulizyna, rozpoczynają działanie już po 10-20 minutach od podania i są idealne do kontroli wzrostów glikemii po posiłkach. Ich działanie utrzymuje się przez 3-5 godzin. Z kolei insuliny długodziałające, jak insulin glargine, detemir czy degludec, zapewniają stałe uwolnianie przez 18-42 godziny, tworząc bazową insulinoterapię. Insulin NPH stanowi kompromis między tymi grupami, działając przez 12-18 godzin. Wybór odpowiedniego typu insuliny zależy od indywidualnych potrzeb pacjenta, stylu życia oraz zaleceń diabetologa dotyczących schematu insulinoterapii.
Sposoby podawania insuliny - wstrzykiwacze i pompy
Insulin można podawać na kilka sposobów dostosowanych do potrzeb pacjenta. Tradycyjne strzykawki insulinowe nadal są używane, choć coraz częściej zastępują je wygodne wstrzykiwacze typu pen z wymiennymi wkładami. Nowoczesną opcją są pompy insulinowe, które zapewniają ciągłe podawanie insuliny oraz możliwość precyzyjnego dozowania. W Polsce dostępne są także systemy hybrydowe łączące pompy z monitorowaniem glikemii. Wybór metody podawania zależy od stopnia zaawansowania choroby, wieku pacjenta oraz jego umiejętności obsługi urządzeń.
Przechowywanie i prawidłowe stosowanie insulin
Prawidłowe przechowywanie insulin jest kluczowe dla zachowania ich skuteczności. Nieużywane insuliny należy przechowywać w lodówce w temperaturze 2-8°C, unikając zamrażania i bezpośredniego kontaktu z elementami chłodzącymi. Używane wkłady i wstrzykiwacze można przechowywać w temperaturze pokojowej przez maksymalnie 4-6 tygodni. Przed podaniem insulin powinna osiągnąć temperaturę pokojową. Miejsca wkłuć należy rotować, aby uniknąć lipodystrofii. Igły powinny być wymieniane po każdym użyciu dla zapewnienia bezpieczeństwa i komfortu aplikacji.
Glukometry i paski testowe
Znaczenie samokontroli poziomu glukozy
Regularna samokontrola glikemii jest fundamentem skutecznego leczenia cukrzycy, umożliwiając pacjentom świadome zarządzanie swoją chorobą. Częste pomiary pozwalają na wykrycie wahań poziomu cukru przed wystąpieniem objawów, co jest szczególnie istotne u osób stosujących insulinę. Samokontrola pomaga w dostosowaniu dawek leków, planowaniu posiłków i aktywności fizycznej. Regularne monitorowanie glikemii znacznie redukuje ryzyko powikłań ostrych i przewlekłych cukrzycy. Dane z pomiarów stanowią cenne informacje dla lekarza prowadzącego, umożliwiając optymalizację terapii i osiągnięcie lepszej kontroli metabolicznej choroby.
Popularne marki glukometrów w Polsce
Na polskim rynku dostępnych jest wiele sprawdzonych marek glukometrów cieszących się zaufaniem pacjentów i specjalistów. Do najpopularniejszych należą:
- Accu-Chek - oferujący modele Performa, Aviva i Mobile
- OneTouch - z seriami Ultra i Verio
- FreeStyle - znany z precyzyjnych pomiarów
- Contour - charakteryzujący się prostotą obsługi
- GluNEO - polska marka z konkurencyjnymi cenami
Wszystkie te marki oferują urządzenia refundowane przez NFZ, co czyni je dostępnymi finansowo dla pacjentów. Wybór konkretnego modelu powinien uwzględniać indywidualne potrzeby i preferencje użytkownika.
Rodzaje pasków testowych i ich dobór
Paski testowe różnią się technologią pomiaru, objętością próbki krwi oraz czasem analizy. Dostępne są paski wykorzystujące metody enzymatyczne z glukozooksydazą lub dehydrogenazą glukozową. Niektóre wymagają większej kropli krwi, inne zadowalają się minimalną próbką. Paski różnią się również kodowaniem - dostępne są systemy z automatycznym kodowaniem oraz wymagające ręcznego wprowadzenia kodu. Przy wyborze należy uwzględnić kompatybilność z posiadanym glukometrem, koszty długoterminowe oraz indywidualne potrzeby pacjenta, jak częstotliwość pomiarów czy sprawność manualna.
Prawidłowe wykonywanie pomiarów glikemii
Dokładność pomiaru glikemii zależy od przestrzegania właściwej techniki. Przed pomiarem należy umyć ręce ciepłą wodą z mydłem i dokładnie je wysuszyć. Nakłucie powinno być wykonane z boku opuszka palca, unikając centrum ze względu na większą ilość zakończeń nerwowych. Pierwszą kroplę krwi należy wytrzeć, a pomiar wykonać z drugiej kropli. Glukometr powinien być regularnie czyszczony i kalibrowany. Wyniki warto zapisywać w dzienniczku diabetyka wraz z informacjami o posiłkach i aktywności fizycznej.
Suplementy i wspomaganie diety w cukrzycy
Chrom, cynk i magnez w terapii wspomagającej
Mikroelementy takie jak chrom, cynk i magnez odgrywają kluczową rolę w metabolizmie glukozy i mogą wspomóc terapię cukrzycy. Chrom pikolinowy poprawia wrażliwość na insulinę i pomaga w kontroli poziomu cukru we krwi. Cynk wspiera prawidłową syntezę i wydzielanie insuliny, a także proces gojenia się ran. Magnez reguluje aktywność enzymów zaangażowanych w metabolizm węglowodanów i może zmniejszać ryzyko powikłań cukrzycowych. Suplementacja tych mikroelementów powinna odbywać się pod kontrolą lekarza.
Kwas alfa-liponowy i jego właściwości
Kwas alfa-liponowy to silny antyoksydant o udowodnionym działaniu w terapii wspomagającej cukrzycy. Pomaga zmniejszać stres oksydacyjny, poprawia wrażliwość tkanek na insulinę oraz może łagodzić objawy neuropatii cukrzycowej. Regularna suplementacja kwasu alfa-liponowego wspiera regenerację nerwów obwodowych i może przyczynić się do lepszej kontroli glikemicznej. Dostępny jest w różnych formach farmaceutycznych.
Preparaty z cynamonem i gorzkiej pomarańczy
Cynamon zawiera związki aktywne, które mogą naśladować działanie insuliny i poprawiać wykorzystanie glukozy przez komórki. Ekstrakt z gorzkiej pomarańczy wspomaga metabolizm tłuszczów i może pozytywnie wpływać na profil lipidowy. Preparaty te stanowią naturalne wsparcie w kontroli poziomu cukru we krwi, ale nie zastępują podstawowej terapii farmakologicznej.
Witaminy zalecane dla diabetyków
Osoby z cukrzycą mają zwiększone zapotrzebowanie na witaminy z grupy B, witaminę D oraz witaminę C. Suplementacja tych witamin może wspierać funkcjonowanie układu nerwowego, poprawiać odporność i zmniejszać ryzyko powikłań. Wybór odpowiedniego zestawu witamin powinien być konsultowany z lekarzem prowadzącym.
Pielęgnacja stóp i akcesoria dla diabetyków
Specjalistyczne kosmetyki do pielęgnacji stóp
Pielęgnacja stóp u osób z cukrzycą wymaga stosowania specjalistycznych kosmetyków o właściwościach nawilżających, regenerujących i antybakteryjnych. Kremy z mocznikiem, kwasem salicylowym lub ekstraktami roślinnymi pomagają utrzymać odpowiednią kondycję skóry stóp. Regularne stosowanie preparatów zapobiegających przesuszeniu i powstawaniu pęknięć jest kluczowe w profilaktyce zespołu stopy cukrzycowej. Wybieraj kosmetyki dedykowane specjalnie dla diabetyków, które nie zawierają substancji drażniących.
Skarpety i obuwie dla osób z cukrzycą
Specjalistyczne skarpety dla diabetyków wykonane są z materiałów oddychających, bez szwów uciskających i z dodatkowym wzmocnieniem w newralgicznych punktach. Odpowiednie obuwie powinno być wykonane z naturalnych materiałów, posiadać właściwą wentylację oraz nie powodować ucisku. Inwestycja w wysokiej jakości skarpety i buty to podstawa profilaktyki powikłań podologicznych.
Organizery na leki i akcesoria podróżne
Praktyczne organizery ułatwiają systematyczne przyjmowanie leków i przechowywanie akcesoriów diabetologicznych. Dostępne są różne modele: tygodniowe pojemniki na tabletki, termoizolacyjne etui na insulinę oraz kompletne zestawy podróżne. Odpowiednia organizacja terapii zwiększa jej skuteczność i bezpieczeństwo, szczególnie podczas wyjazdów.
Znaczenie regularnej kontroli stóp
Codzienna kontrola stóp pozwala na wczesne wykrycie zmian skórnych, ran czy infekcji. Lista kontrolna powinna obejmować:
- Sprawdzenie skóry pod kątem pęknięć i odbarwień
- Kontrolę paznokci i przestrzeni międzypalcowych
- Ocenę temperatury i czucia w stopach
- Regularne wizyty u podologa specjalizującego się w stópie cukrzycowej